Po stanovení onkologické diagnózy má kouření velký vliv na dobu přežití, průběh a účinnost onkologické léčby i kvalitu dalšího života. Kouření zhoršuje výsledky chirurgické léčby, snižuje účinnost radiační léčby i chemoterapie, zvyšuje riziko nežádoucích účinků léčby i výskyt nádorových duplicit či jiných komorbidit – žilní trombózy, kardiovaskulárních onemocnění nebo infekcí.
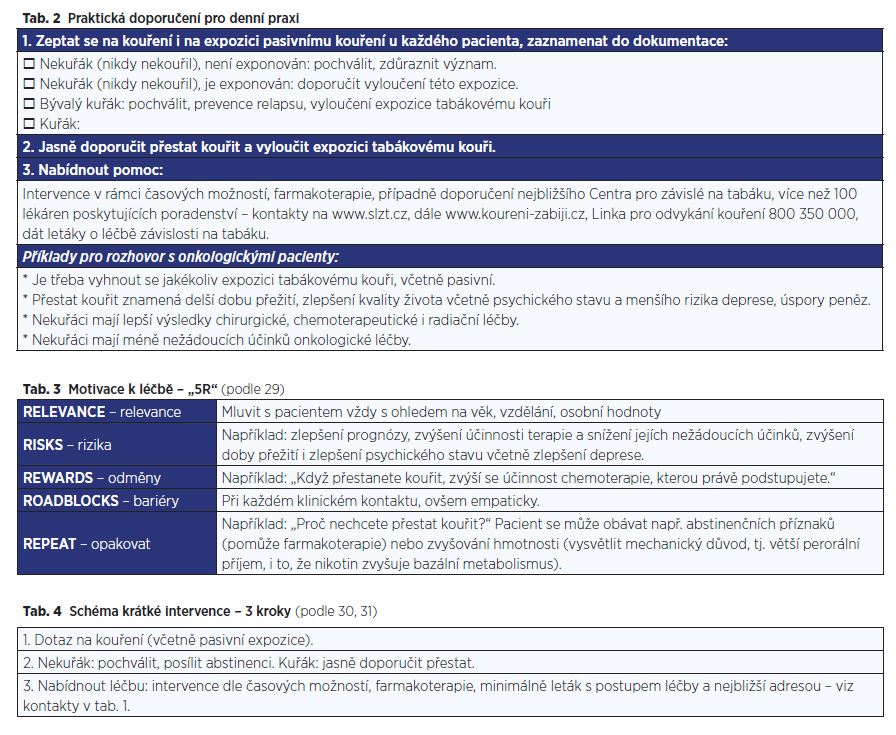
Článek shrnuje praktická doporučení pro onkologické pacienty, jež zahrnují nekuřácké prostředí, význam nulové expozice tabákovému kouři, pro kuřáky pak doporučení přestat kouřit a nabídku léčby závislosti na tabáku. Kromě krátké intervence, kterou by měli aplikovat všichni kliničtí pracovníci v rozsahu několika desítek vteřin až 10 minut, by měla být k dispozici intenzivní léčba, například v centrech pro závislé na tabáku. V dokumentaci je důležité evidovat kuřácký status včetně expozice pasivnímu kouření, u kuřáků (aktivních i pasivních) intervence empaticky opakovat. Motivací k léčbě závislosti na tabáku by měla být především souvislost s konkrétní onkologickou diagnózou, prognózou, průběhem a účinností její léčby.
Léčba závislosti na tabáku má být samozřejmou součástí kvalitní onkologické péče ze strany lékařů i sester v intenzitě podle jejich časových možností.
Publikováno se souhlasem redakce Časopisu lékařů českých
ÚVOD
Přístup „teď už to nemá smysl“ byl studiemi opakovaně potvrzen jako mylný. Výsledky vlivu pokračujícího kouření u nemocných s nádorovým onemocněním ukazují na sníženou účinnost onkologické léčby, zkrácené přežití, zvýšené riziko vzniku sekundárních malignit a zhoršení kvality života, ať se jedná o chirurgickou terapii, chemoterapii, imunoterapii či radioterapii (1–7).
VÝZNAM LÉČBY ZÁVISLOSTI NA TABÁKU U ONKOLOGICKÉHO PACIENTA
CHIRURGICKÁ TERAPIE
Kouření zpomaluje pooperační hojení, zvyšuje výskyt zánětů a dalších komplikací. Například ženy s karcinomem prsu mají po operaci zvýšené riziko infekcí a kožních nekróz po adjustaci na jiné rizikové faktory, jako je diabetes, obezita, užívání alkoholu, nesteroidních antiflogistik, délka operace a zkušenost operatéra (2, 8).
RADIAČNÍ TERAPIE
Kouření významně snižuje účinnost radioterapie, zvyšuje riziko jejích nežádoucích účinků, jako jsou záněty sliznice dutiny ústní, ztráta chuti k jídlu, xerostomie, ztráty hmotnosti, únava, pneumonitida, poškození měkkých tkání a kostí, zhoršení kvality hlasu (9).
CHEMOTERAPIE
Změny metabolismu léčiv u kuřáků mohou ovlivnit farmakokinetiku a tím i účinnost protinádorové chemoterapie (10, 11). Metabolická indukce zvyšuje clearance protinádorového léčiva, vyvolá tím pokles koncentrací (Cmax) a tím i jeho plochy pod křivkou koncentrací (AUC). Ovlivnění účinku protinádorové léčby bylo opakovaně pozorováno u erlotinibu (12, 13), dále u efitinibu (14) a irinotekanu (15).
Komplexní změny farmakokinetiky u kuřáků tak ovlivňují také výskyt nežádoucích účinků protinádorové chemoterapie při používání taxanů (docetaxel, paklitaxel) (16) a gemcitabinu (17–19). Kouření může snižovat účinnost chemoterapie až o 40 % (20).
Klinické studie ukazují (21), že cigaretový kouř ovlivňuje přímo či nepřímo výsledky protinádorové léčby. Působení je komplexní a zahrnuje nejen přímé karcinogenní působení polycyklických aromatických uhlovodíků, ale i jejich indukční vliv na enzymy metabolizující protinádorová chemoterapeutika. Tyto látky zvyšují syntézu cytochromu P450 a zrychlují biotransformaci řady protinádorových chemoterapeutik. Charakteristická je indukce proteinů vyvolaná působením enzymů CYP1A1 a CYP1A2. Výsledky protinádorové léčby nepříznivě ovlivňuje také nikotin, který tlumí apoptózu.
Kouření dále zvyšuje výskyt nežádoucích účinků (22), například ztrát hmotnosti i svalové hmoty, kachexie, respiračních a kardiovaskulárních obtíží (11). Bylo popsáno snížení účinku imunoterapie například u nádorů močového měchýře (23).
SEKUNDÁRNÍ ONKOLOGICKÝ NÁLEZ
Kouření zvyšuje pravděpodobnost nádorové duplicity i metastatického rozsevu tumoru původního (24).
DOBA PŘEŽITÍ
Rozdíl mezi dobou přežití po onkologické diagnóze u kuřáků a nekuřáků je většinou významně větší než mezi jednotlivými způsoby léčby. Např. u karcinomu prsu vedl 4% rozdíl v době přežití mezi léčenými cyklofosfamidem a doxorubicinem a mezi léčenými cyklofosfamidem, methotrexátem a fluorouracilem ke změně guidelines. Pokud však odložili cigarety, byl rozdíl přežití 15 % oproti tomu, kdyby kouřili dále (10).
Závislost na tabáku může ovlivnit rovněž psychickou rovnováhu onkologických pacientů – u kuřáků byl zaznamenán častější výskyt deprese, vyšší počet sebevražd, dále snížené sebevědomí a menší životní spokojenost. Mýtus, že kouření pomáhá při depresi, byl opakovaně vyvrácen – naopak, čím více depresivních příznaků v době kouření, tím významnější zlepšení po zanechání kouření (26).
ONKOLOGICKÝ PERSONÁL A KOUŘENÍ
Nekuřácký personál a nekuřácké prostředí jsou předpokladem kvalitní onkologické péče. V ČR však kouří kolem 40 % sester a 15 % lékařů (27).
DOPORUČENÍ PRO LÉČBU ZÁVISLOSTI NA TABÁKU
Tato léčba může být úspěšná jen u těch kuřáků, kteří si přejí přestat. I když je to většina, i tak je možné motivaci vždy posílit. Pokud pacient přestat nechce, měli bychom jej motivovat, konkrétní argumentace viz výše. Můžeme ji využít rovněž ve schématu „5R“ v obecných doporučeních léčby závislosti na tabáku (29) (viz tab. 3). Pokus přestat kouřit bez jakékoli asistence mívá úspěšnost (= biochemicky validizovaná roční abstinence) jen kolem 3–5 %, krátká intervence lékaře či sestry kolem 8–10 % a intenzivní intervence (řešení psychosociální závislosti) spolu s farmakoterapií (řešení fyzické závislosti) 25–40 % (29–31).
Existuje rovněž řada specifických doporučení pro onkologické pacienty. Národní onkologická síť v USA (NCCN – National Comprehensive Cancer Network) vydala evidence-based doporučení Clinical Practice Guidelines in Oncology (NCCN Guidelines) for Smoking Cessation in a cancer patient population (32). Podle nich by měl každý léčebný plán pro kuřáka s onkologickou diagnózou zahrnovat farmakoterapii založenou na důkazech, psychobehaviorální terapii a kontrolní návštěvy dle potřeby. Na podobných doporučeních se shodují i další guidelines pro onkologické pacienty, minimem zůstává vždy alespoň poskytnutí krátké intervence (32–35). Významnou roli hrají onkologické sestry (36). Z uvedených doporučení vychází také následující schéma léčby.
PSYCHOSOCIÁLNÍ ZÁVISLOST – INTERVENCE
Řeší především závislost na typických rituálech spjatých s kouřením (cigareta u kávy, ve stresu atd.). Dle časových možností lékaře či sestry lze minimálně doporučit: „Připravte si předem nekuřácká řešení pro situace, kdy obvykle kouříte.“ Příklad podrobné struktury intervence na webu: www.slzt.cz/struktura-intervence
FYZICKÁ ZÁVISLOST – FARMAKOTERAPIE
Fyzicky závislí kuřáci mívají po přerušení kouření typické abstinenční příznaky (nervozita, podrážděnost, úzkost, deprese, zvýšená chuť k jídlu, nesoustředěnost a další). Škála pro pacienty (37): www.slzt.cz/minnesotska-skala-abstinencnich-priznaku Abstinenční příznaky lze účinně tlumit farmakoterapií, avšak je důležité si uvědomit, že žádné léky nejsou „proti kouření“, mohou jen potlačit výše zmíněné stavy. Třemi léky 1. linie jsou vareniklin, nikotin a bupropion – vždy je indikujeme společně s intervencí.
Ve všech případech by léčba měla trvat nejméně 3 měsíce, raději déle (úspěšnost je pak vyšší). Cena léků je v zásadě podobná ceně krabičky cigaret denně, některé zdravotní pojišťovny však na léky přispívají – pacient se musí informovat o aktuálních možnostech, informace jsou k dispozici rovněž na webu www.slzt.cz/centra-lecby (pod mapkou). Souhrn praktických doporučení nabízí tab. 2.
KRÁTKÁ INTERVENCE V DENNÍ PRAXI
V rozsahu několika desítek vteřin do 10 minut: zeptat se na kouření, kuřákovi jasně doporučit přestat a nabídnout léčbu (minimálně leták) – viz tab. 2. Případně je možné zvýšit motivaci – mluvit vždy o konkrétním riziku, konkrétní diagnóze, např. podle schématu v tab. 3.
INTENZIVNÍ LÉČBA: CENTRA PRO ZÁVISLÉ NA TABÁKU, SESTRY, LÉKÁRNY, NEMOCNICE
Dlouhodobá (optimálně 12 měsíců trvající) dispenzarizace a léčba na specializovaném pracovišti – v centru pro závislé na tabáku, aktuální kontakty: web Společnosti pro léčbu závislosti na tabáku www.slzt.cz (také více než 200 ambulantních lékařů a centra odvykání kouření v lékárnách).
Pacientská poradna je k dispozici např. na www.stop-koureni.cz, www.koureni-zabiji.cz nebo je možné využít Linku pro odvykání kouření (800 350 000). Mobilní aplikaci v češtině je možné stáhnout zdarma na www.quitnow.com.
ZÁVĚR
Standardní součástí kvalitní a na důkazech založené onkologické péče je nabídka terapie závislosti na tabáku (17, 18) – tato nemoc vyžaduje léčbu a zápis do zdravotní dokumentace stejně jako jiné nemoci. V případě nedostatku času lze pacienty odeslat k intenzivní léčbě (aktuální seznam kontaktů k dispozici na www.slzt.cz). Podstatná je v léčbě závislosti na tabáku také role sester – po krátké edukaci jsou schopny u pacientů intervenovat samy.
Poděkování
Podpořeno: PROGRES Q25/LF1, projekt MŠMT ČR, RUK.
Literatura
- Warren GW, Cummings KM. Tobacco and lung cancer: risks, trends, and outcomes in patients with cancer. Am Soc Clin Oncol Educ Book 2013: 359–364.
- Poghosyan H, Sheldon LK, Leveille SG, Cooley ME. Health-related quality
of life after surgical treatment in patients with non-small cell lung cancer: a systematic review. Lung Cancer 2013; 81(1): 11–26. - Hymowitz N. Smoking and cancer: a review of public health and clinical implications. J Natl Med Assoc 2011; 103(8): 695–700.
- Petros WP, Younis IR, Ford JN, Weed SA. Effects of tobacco smoking and nicotine on cancer treatment. Pharmacotherapy 2012; 32(10): 920–31.
- Weaver KE, Danhauer SC, Tooze JA et al. Smoking cessation counseling beliefs and behaviors of outpatient oncology providers. Oncologist 2012;
17(3): 455–62. - Schroeder SA. An update about tobacco and cancer: what clinicians should do know. J Cancer Educ 2012; 27(1): 5–10.
- Florou AN, Gkiozos IC, Tsagouli SK et al. Clinical significance of smoking cessation in subjects with cancer: a 30-year review. Respir Care 2014; 59(12):
1924–1936. - Sørensen LT, Hørby J, Friis E et al. Smoking as a risk factor for wound healing and infection in breast cancer surgery. Eur J Surg Oncol 2002 Dec;
28(8): 815–820.